A scanso di equivoci chiariamo subito che se nel seguito si parla di mortalità evitabile non è perché il sottoscritto, in un periodo in cui si parla di suicidio assistito, ha trovato una maniera per andare oltre la morte, o perché ha inventato l’elisir che allunga vita, o addirittura perché è in possesso della formula che permette di arrivare alla vita eterna. La vita si sta effettivamente allungando, anche se la velocità con cui si sta verificando questo aumento della vita media vede un po’ di rallentamento rispetto agli anni passati, ma la morte (nonostante i voli pindarici o i desiderata di qualcuno) non è evitabile. E allora, perché parlare di mortalità evitabile? Perché la morte è sì inevitabile ma si può cercare di posticiparne l’arrivo grazie alla messa in opera di azioni e comportamenti che favoriscono la salute (dieta adeguata, attività fisica, …) o anticipano l’individuazione di una patologia così da poterla curare (screening, …) e/o che mirano alla eliminazione (o almeno riduzione) di stili di vita dannosi (fumo, alcol, hobbies pericolosi, …), ambienti inquinati, lavori non in sicurezza, con tutto l’armamentario che consegue e che fa parte delle pratiche di prevenzione.
È proprio in questo contesto, e con l’idea di fornire strumenti quantitativi per aiutare a mettere in atto opportune azioni di prevenzione e cura, che gli epidemiologi hanno introdotto l’idea di misurare la mortalità considerata “evitabile”, cioè quei decessi delle persone che potrebbero essere significativamente ridotti grazie alla diffusione, appunto, di stili di vita più salutari e alla riduzione di fattori di rischio ambientali, nonché grazie ad un’assistenza sanitaria adeguata e accessibile.
La mortalità evitabile risulta così costituita da due componenti: la mortalità “prevenibile”, cioè quella che può essere evitata (ritardata) con efficaci interventi di prevenzione primaria e di salute pubblica, e la mortalità “trattabile”, cioè quella che si riferisce a decessi che potrebbero essere contenuti grazie ad un’assistenza sanitaria tempestiva ed efficace in termini di prevenzione secondaria e di trattamenti sanitari adeguati. Inoltre, per avvicinarsi di più all’idea della evitabilità, il calcolo di questa mortalità viene limitato alle età inferiori a 75 anni.
Lo spunto per parlarne viene da una recente pubblicazione di ISTAT che riporta i risultati del progetto BEST (Benessere Equo e Sostenibile dei Territori) relativi alle città metropolitane, dove tra i tanti indicatori esaminati un paragrafo è proprio dedicato alla mortalità evitabile (ISTAT, Il benessere equo e sostenibile dei territori. Le città metropolitane. 2024). 14 sono le città metropolitane considerate (Roma, Torino, Milano, Venezia, Genova, Bologna, Firenze, Bari, Napoli, Reggio Calabria, Palermo, Catania, Messina e Cagliari), e nel complesso comprendono una popolazione di 21,3 milioni di abitanti (36,2% della popolazione italiana).
Nel contesto nazionale una prima osservazione dei dati riferiti al 2021 (ultimo disponibile) ci porta a dire che c’è un generale svantaggio delle città metropolitane del Mezzogiorno (con l’esclusione di Cagliari) mentre le città del Nord (Torino esclusa) presentano una mortalità evitabile inferiore al valore nazionale.
Figura 1. Tasso standardizzato, x 10.000 abitanti, di mortalità evitabile nelle città metropolitane. Anno 2021. Fonte: ISTAT “Il benessere equo e sostenibile dei territori. Le città metropolitane. 2024”.
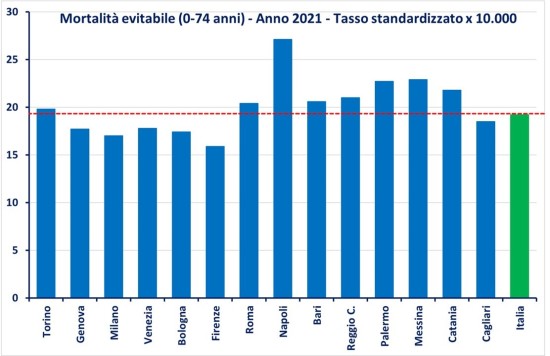
Nel dettaglio, si vedono da una parte la situazione fortemente negativa di Napoli, che presenta un tasso standardizzato di 27,1 per 10.000 abitanti, e dall’altra (al contrario) quella di Firenze che registra invece i valori più bassi per la mortalità evitabile (15,9 per 10.000).
Nel 2021 il tasso di questa mortalità in tutto il paese (19,2 per 10.000) è aumentato rispetto al valore del 2019 (16,5 x 10.000), probabile conseguenza anche degli effetti della pandemia da Sars-CoV-2 che ha interessato particolarmente il biennio 2020-2021. Questo aumento ha colpito tutte le città metropolitane ma con diversa forza: Cagliari, ad esempio, è passata da una mortalità evitabile superiore alla media nel 2019 ad una inferiore alla media nel 2021, mentre per Bari si è verificato il percorso opposto (era inferiore alla media nel 2019 ma si trova sopra nel 2021). Tra le città che presentano i tassi superiori alla media, oltre a Napoli che è passata da 4,9 a 7,9 punti in più rispetto al tasso italiano, anche Messina, Palermo, Catania, Reggio Calabria e Roma nell’ultimo anno registrano un aumento della distanza dalla media nazionale.
Un secondo gruppo di risultati separa i capoluoghi delle città metropolitane dagli altri comuni che ricadono nell’area vasta corrispondente. Guardando questi altri comuni la distanza tra l’area con la mortalità più bassa (territorio metropolitano di Firenze) e quella con la mortalità più alta (Napoli) è inferiore rispetto alla differenza osservata tra i corrispondenti capoluoghi, anche se il rischio di mortalità di questi comuni dell’area di Napoli rispetto all’area di Firenze è passato dal 42% del 2019 al 58% del 2021. In sei aree (Genova, Bologna, Firenze, Roma, Reggio Calabria, Cagliari) la mortalità evitabile è stata più alta negli altri comuni rispetto ai capoluoghi.
In conclusione, l’analisi della mortalità evitabile delle 14 aree metropolitane del nostro paese innanzitutto conferma la eterogeneità territoriale che ormai da tempo si osserva tutte le volte che si analizza geograficamente qualche indicatore sanitario, eterogeneità che presenta un gradiente nord-sud che vede nelle aree del sud le situazioni più svantaggiose ed un particolare eccesso di decessi evitabili nell’area di Napoli. Su questo gradiente ha agito in maniera rilevante la pandemia da Sars-CoV-2, con effetti quantitativamente diversi nel 2020 e 2021 anche in funzione della differente diffusione geografica del virus nel tempo. L’eterogeneità territoriale, inoltre, non si limita alle differenze tra aree metropolitane ma agisce anche all’interno delle aree stesse, come dimostrano le disomogeneità riscontrate in quasi la metà delle aree tra i valori di mortalità evitabile nella città capoluogo rispetto agli altri comuni della stessa area metropolitana.
Questi risultati innanzitutto confermano che una quota piuttosto rilevante dei decessi che si registrano ogni anno potrebbero essere evitati (o almeno ritardati) grazie alla adozione di stili di vita più salutari e alla riduzione dei fattori di rischio ambientali, nonché grazie ad un’assistenza sanitaria adeguata e accessibile: non è certamente un buon segnale, in questo contesto, quello che i dati mandano perché questa mortalità evitabile sta registrando un aumento (anche se su questo aumento ha certamente agito la recente pandemia). In aggiunta a questo risultato complessivo l’analisi delle aree metropolitane conferma (se ce ne fosse ancora bisogno) che il problema delle disuguaglianze sanitarie nel nostro paese ha conseguenze numeriche importanti sullo stato di salute della popolazione al punto da dare luogo ad una quota di decessi evitabili quantitativamente diversa in funzione dell’area metropolitana di residenza (con le aree del sud che mostrano i valori più elevati). Questa eterogeneità, inoltre, non si evidenzia solo nel confronto tra le grandi aree (nord-sud) ma si manifesta dentro le singole aree stesse quando si separano i capoluoghi rispetto agli altri comuni dell’area.
Dal punto di vista degli interventi da mettere in atto, oltre all’ovvia osservazione che azioni per diminuire la mortalità evitabile sono necessarie ovunque ed anche in quei territori che presentano i valori più bassi, le disomogeneità riscontrate invitano ad evitare interventi a pioggia e suggeriscono di dedicare più energie dove il problema è più grosso (la mortalità evitabile è più elevata). E forse vale la pena di pensare ad un progetto speciale per Napoli.
— — — —
Abbiamo bisogno del tuo contributo per continuare a fornirti una informazione di qualità e indipendente.
